「健康診断で要再検査と言われている社員がいるんですが、その人、月80時間くらい残業してまして…大丈夫でしょうか?」
人事担当者の方からよくいただくご相談です。そして、私が現役産業医として10年以上現場に立ってきた立場からお答えすると、このパターンは過労死認定リスクが急上昇する「危険な組み合わせ」に当てはまる可能性が極めて高い、要注意の状況です。
放置するとどうなるか — 起きてからでは取り返せない3段階
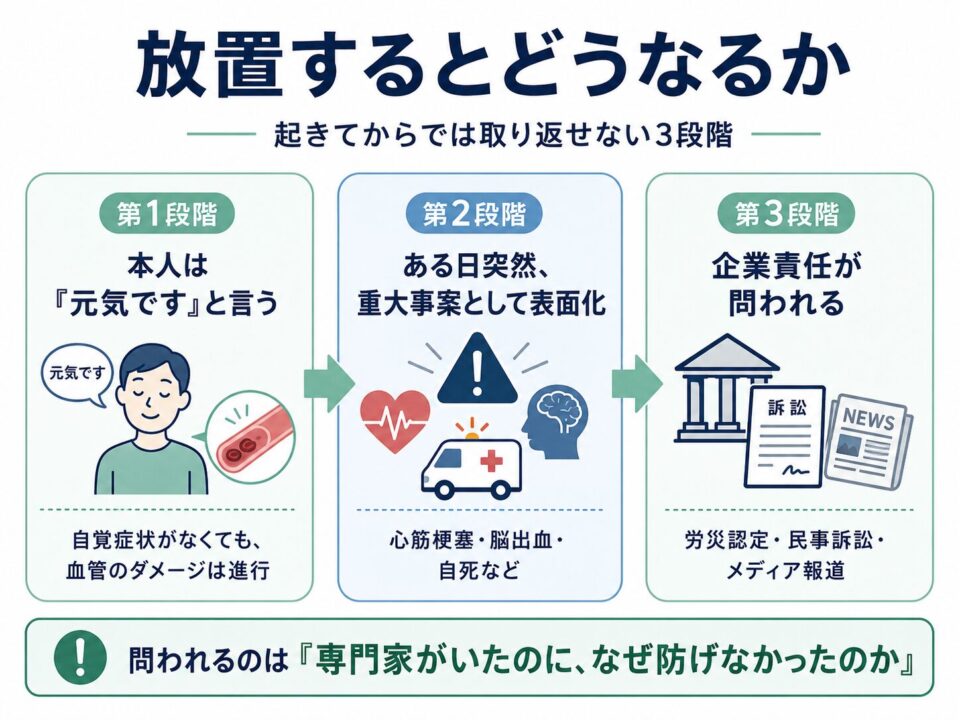
- 第1段階:本人は「元気です」と言いながら、血管の中ではダメージが蓄積している (自覚症状なし)
- 第2段階:ある日突然、心筋梗塞・脳出血・自死などの形で重大事案として表面化する
- 第3段階:労災認定 + 民事訴訟 + メディア報道で、企業の安全配慮義務違反が問われる
そして経営者・人事は「専門家(産業医)がいたのに、なぜ防げなかったのか」と社内外から問われます。電通の高橋まつりさん事件のように、社会的に大きく報道されるケースもあります。
社員1人〜の個別リスク評価、就業制限が必要かの判断、産業医意見書の作成まで、現役産業医チームが対応します。
まず押さえる — 過労死の「定義」は3つだけ
議論の前提として、「過労死」の定義をシンプルに押さえます。これは法律(労災認定基準)で明確に決まっています。
- ① 心血管疾患による死亡(心筋梗塞、致死性不整脈、急性心不全 など)
- ② 脳血管疾患による死亡(脳出血、くも膜下出血、脳梗塞 など)
- ③ メンタル不調による自殺(うつ病・適応障害等を背景とした自死)
3つとも「血管 (脳・心) のトラブル」または「メンタル」が引き金。だから健診で引っかかる血管系の数値 (血圧・脂質・血糖) と労働時間の掛け合わせが、リスク評価の本丸になります。
なぜ「血管リスク × 長時間労働」が爆発するのか
長時間労働は交感神経の緊張を持続させ、血圧・心拍を上げ、睡眠時間を削ります。睡眠不足は血圧コントロールを悪化させ、内臓脂肪を蓄積させ、血管にダメージが蓄積していきます。
もともと血管が健全なら、80時間でも耐えられるかもしれません。しかしすでに高血圧・メタボ・糖尿病など血管に負担がかかっている人に長時間労働が乗ると、リスクは加算ではなく掛け算で跳ね上がる。これが「危険な組み合わせ」の正体です。
過労死リスクが急上昇する4つの「危険な組み合わせ」
現場で遭遇する典型的な「危険な組み合わせ」を、表に整理しました。貴社にこの組み合わせの社員がいたら、即・産業医面談を設定すべきケースです。
| パターン | 健診の状態 | 労働の状態 | 主なリスク |
|---|---|---|---|
| 1 | 高血圧 (収縮期 160〜180以上) | 月80時間以上の残業 | 脳出血・脳梗塞 |
| 2 | メタボリックシンドローム | 月60〜80時間残業 | 心血管疾患 (慢性炎症経由) |
| 3 | 糖尿病 (HbA1c 7.0以上) | 夜勤 + 残業 | 低血糖・高血糖クリーゼ |
| 4 | メンタル既往 (うつ・適応障害) | 月45時間↑+ ハラスメント環境 | 再発・自死 |

各パターンで実際に起きること (要点)
- パターン1:本人は「血圧高めだけど元気」と言うが、収縮期180を超えている時点で重症高血圧 (グレード3)。脳血管事案が起きると労災認定の可能性極めて高い
- パターン2:メタボは死ぬまで自覚症状が出ないのが特徴。「80時間に達してないからセーフ」は通用しない
- パターン3:夜勤は概日リズムを崩し血糖コントロールを悪化させる。主治医は業務実態を聞かずに判断していることが多い
- パターン4:再発・自死リスクが跳ね上がる。労災認定の可能性極めて高く、社会的にも厳しく問われる構成
「主治医に相談したら『仕事は大丈夫』と言われました」 — このパターン、本当によくあります。
主治医は夜勤の有無や残業時間を詳しく聞かずに判断していることが多い。産業医として、業務実態を踏まえた独自判定を出さないといけない場面です。
現役産業医が実践する「掛け合わせリスク評価」3ステップ
ステップ1:健診から「血管+メンタル」のリスクを抽出
- 血圧 (収縮期 140 / 160 / 180 で段階評価)・脂質 (LDL 高値 / HDL 低値)・血糖 (空腹時 / HbA1c)
- BMI / 腹囲 (メタボ判定)・ストレスチェック高ストレス者・過去の休職歴
ステップ2:勤怠から「労働負荷」を抽出
- 月別残業時間 (45 / 60 / 80 / 100 のラインで段階評価)・夜勤・交代勤務の有無・休日出勤頻度・連続労働日数
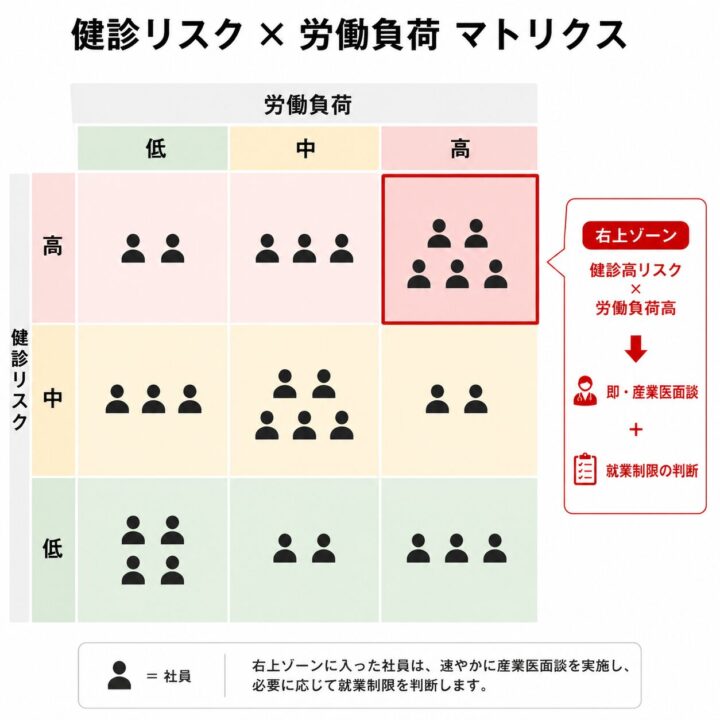
ステップ3:両者を「3×3 マトリクス」で交差させる
健診リスク (低・中・高) × 労働負荷 (低・中・高) の3×3 マトリクスに、社員を全員プロットします。「右上ゾーン」(健診高リスク × 労働負荷高) に入った社員は、即・産業医面談 + 就業制限の判断に移ります。
該当社員がいるか無料で確認します 貴社の健診結果と勤怠データを照合して、ハイリスク群を抽出。30分の無料相談で「右上ゾーン」社員の有無をご一緒に確認します 無料相談を予約就業制限を出すときの「説明ロジック」 — 本人と人事を納得させる
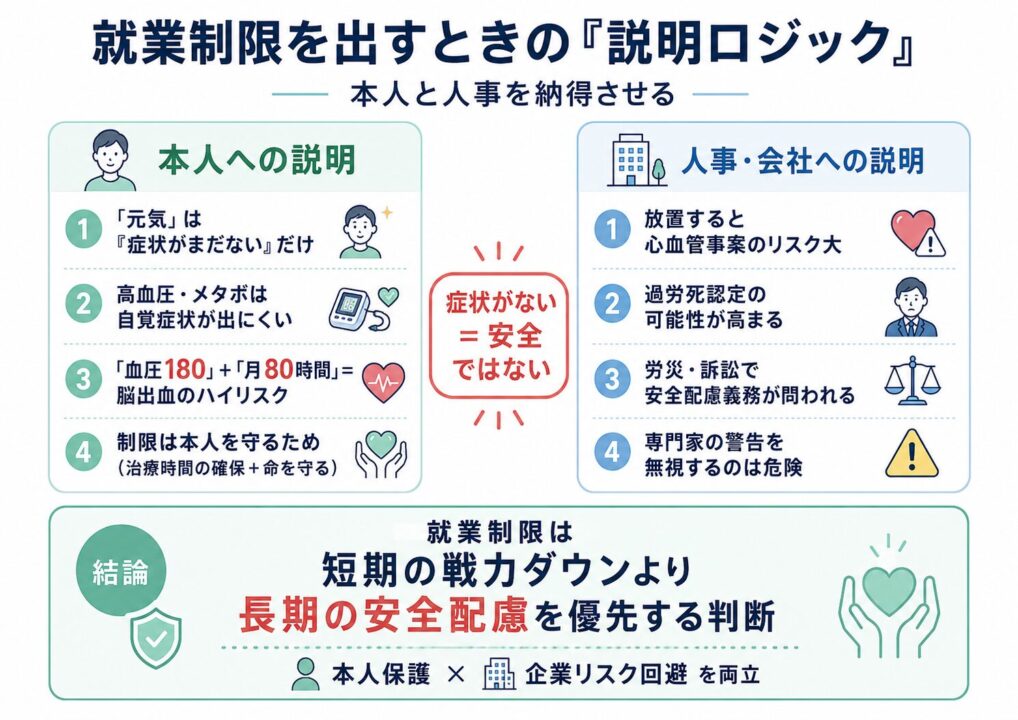
本人への説明ロジック
本人は「自分は元気」「血圧高めだけど症状ない」と言いがち。しかし高血圧・メタボは死ぬまで自覚症状が出ないのが特徴です。これを医学的根拠で示します。
- 「血圧 180 + 月80時間」は脳出血のハイリスク群です
- 本人が元気なのは事実ですが、それは「症状が出ていないだけ」で、血管の中ではダメージが進行
- 制限は本人を守るため (治療時間の確保 + 命を守る)
人事・会社への説明ロジック
- このまま放置して心血管事案が起きた場合、過労死認定の可能性が高い構成
- 労災認定 + 民事訴訟で、企業が問われる責任は大 (安全配慮義務違反)
- 「専門家が警告したのに対応しなかった」は、最悪の経営判断として評価される
- 就業制限の短期戦力ダウン < 長期的な安全配慮の経営合理性
「制限をかけることは、本人と会社の両方を守る」——医学的根拠 + 経営的合理性の両輪で伝えるのが、機能している産業医の仕事です。
就業制限のレベル別運用例
- レベル1 (注意):残業上限60時間 + 月1回産業医面談 + 受診勧奨。健診中等度 × 月60時間台
- レベル2 (制限):残業上限45時間 + 夜勤・出張禁止 + 月2回面談。健診高リスク × 月60〜80時間
- レベル3 (緊急介入):残業全面禁止 + 部署異動・業務軽減 + 即・主治医受診。健診重症リスク × 月80時間以上
- レベル4 (休職判断):産業医意見書による就業不可 + 休職勧告。重症高血圧 + 残業 + 自覚症状出現
レベル分けは会社ごとに事前に決めておくことが重要。「ケースバイケース」運用は本人・上司・人事の合意形成を妨げます。
就業制限が必要か、現役産業医がご相談に乗ります
該当社員のリスク評価、就業制限レベル判定、本人・人事への説明スクリプトまで、無料相談からご対応します。30分・初回無料・売り込みなし。労働衛生コンサルタント取得・取得目標の現役医師チームが対応。
無料相談を予約する 通常24時間以内に返信相談前に準備していただく「3つの資料」

無料相談を受けていただくと精度の高い判定が可能になりますが、事前に以下3つを揃えていただくと、初回30分でハイリスク群の有無を見極められます。
- 気になる社員の最新健診結果サマリー (血圧・脂質・血糖・BMI・腹囲、要再検査・要医療の判定)
- 直近3ヶ月の月別残業時間 (夜勤・休日出勤の有無も併記)
- 本人の主観症状 / 主治医情報 (もしあれば。診断書のコピー、本人申告の体調変化メモなど)
※ 個人情報を含むため、無料相談時はマスキング (氏名・社員番号を伏せる) でも十分です。「うちにこういう社員いるんですけど…」と口頭でお伝えいただくだけでも、大半のケースは初回でリスク評価できます。
まとめ — 「健診と勤怠を別物にしない」が最大の打ち手
過労死認定の現場で痛感するのは、「健診で警告サインが出ていたのに、勤怠と突き合わせる仕組みがなかった」企業の多さです。それぞれは見ていたのに、組み合わせを見ていなかった。これが致命的な見落としを生みます。
- 過労死の定義は3つだけ:心血管 + 脳血管 + メンタル(自殺)
- 危険な組み合わせは4パターン (上記表)
- 3×3 マトリクスで「右上ゾーン」を可視化する
- 本人には医学的根拠、人事には経営的合理性で説明
- 就業制限はレベル別 (4段階) で事前に設計
本記事を読んで「うちにこういう社員いるかも…」と少しでも頭をよぎった人事担当者の方、30分の無料相談で「右上ゾーン」社員の有無をご一緒に確認します。売り込みは一切ありません。気になった瞬間が、動くべきタイミングです。
該当社員のリスク評価、現役産業医チームが無料で確認します
30分・初回無料・売り込みなし、現役産業医チームに無料でご相談ください
健診×残業の「右上ゾーン」社員の特定、就業制限の必要性判定、本人・人事への説明スクリプト作成までトータル支援。労働衛生コンサルタント取得・取得目標の医師ネットワークが、貴社の安全配慮義務を支えます。
✓ ご相談=申込ではありません ✓ 営業電話なし ✓ 24時間以内に返信













