従業員の健康問題に対して、産業医から「就業制限が必要です」と意見が出たとき、企業の人事・労務・総務担当者は対応に迷いやすいものです。どこまで働けるのか、会社は必ず従うべきなのか、主治医の診断書と何が違うのかなど、判断に悩む場面は少なくありません。
就業制限は、単に働くことを止めるための仕組みではなく、本人の健康を守りながら安全に働ける状態を整えるための重要な考え方です。
この記事では、産業医の就業制限とは何か、どのような基準で判断されるのか、会社はどのように対応すべきかをわかりやすく解説します。強制力の考え方や、ドクターストップ・主治医意見との違いも整理します。
就業制限とは何か

就業制限は、従業員の健康状態と業務内容のバランスを見ながら、安全に働ける範囲を調整するための考え方です。ここを曖昧にしたまま運用すると、本人の健康を損ねるだけでなく、現場でも混乱が生じやすくなります。まずは言葉の意味を整理しておくことが大切です。
就業制限の基本的な意味
就業制限とは、健康状態に応じて、従業員の業務内容や勤務条件に一定の制限を設けることです。
重要なのは、就業制限は「働けない」という単純な話ではないことです。全面的に就労を止めるのではなく、「どの範囲なら安全に働けるか」を考えるための措置であり、就業上の措置の一つとして位置づけられます。
実務上は、産業医が面談や健診結果などを踏まえて意見を述べ、会社がその内容を踏まえて具体的な措置を検討する流れになります。そのため、産業医の意見と会社の運用がつながって初めて意味を持つ考え方です。
就業禁止・休業・配慮との違い
就業制限と似た言葉に、就業禁止、休業、業務上の配慮があります。これらは混同されやすいですが、意味は同じではありません。
就業禁止は、一定の感染症や有害業務など、法令や医学的な観点から就労を止める必要性が高い場面で用いられることがあります。これに対して、就業制限は、全面的に仕事を止めるのではなく、働き方を調整する発想です。
休業は、一定期間就労そのものを止める対応です。体調や症状の程度によっては休業が必要なこともありますが、就業制限はその一歩手前の調整として機能することもあります。また、配慮という言葉は広く使われますが、就業制限の方がより具体的に「何を制限するのか」を伴うことが多いです。
なぜ産業医の就業制限が必要になるのか
産業医が就業制限を検討する目的は、本人の健康悪化を防ぐことにあります。無理に働き続けることで病状が悪化したり、再発したりするおそれがある場合には、一定の制限を設ける必要があります。
さらに、会社には安全配慮義務があります。健康上のリスクが示されているにもかかわらず何も対応しないと、後から「適切な配慮をしなかった」と評価されることもあります。就業制限は、本人を守るだけでなく、会社が適切な就業環境を整えるための重要な判断材料でもあります。
産業医が就業制限を検討する主な場面

就業制限は、特定の病気だけに使われるものではありません。実際には、健診後のフォロー、長時間労働者面談、メンタル不調、治療中の疾患など、さまざまな場面で検討されます。どの場面で必要になりやすいのかを知っておくと、会社としても備えやすくなります。
健康診断後に就業制限が必要となるケース
健康診断で異常所見が見つかったあと、産業医面談や意見聴取の中で就業制限が検討されることがあります。たとえば、高血圧、糖尿病、肝機能異常、心電図異常などがあり、現在の業務内容と組み合わさったときに健康リスクが高いと判断される場合です。
ここで大切なのは、健診結果に異常があるからといって直ちに就業制限が必要になるわけではないことです。異常所見の程度、受診状況、治療の有無、症状の有無、業務の内容などをあわせて考える必要があります。
実務では、健診結果を起点に「医療機関の受診を勧める」「面談で状況を確認する」「必要に応じて就業上の措置を検討する」という流れになることが多く、就業制限はその一部として位置づけられます。
長時間労働者面談やメンタル不調時のケース
長時間労働が続いている従業員に対する面談でも、就業制限が検討されることがあります。疲労の蓄積が強い、睡眠不足が続いている、集中力が低下しているといった場合には、時間外労働の制限や一時的な業務負荷の軽減が必要になることがあります。
また、メンタル不調の場面では、症状の程度に応じて業務内容や対人負荷の調整が必要になることがあります。たとえば、強い不安や抑うつがある状態で高負荷業務を継続すると、悪化や再発のリスクが高まります。
既往歴や治療中の疾患に応じて検討するケース
高血圧、心疾患、てんかん、睡眠障害、整形外科疾患など、既往歴や治療中の疾患に応じて就業制限が必要になることもあります。たとえば、夜勤が体調に大きく影響する場合や、危険作業との相性が悪い場合には、業務内容の見直しが必要です。
このとき、単に病名だけで判断してはいけません。同じ病名でも、症状の安定性や治療状況、業務との関係は人によって大きく異なります。
会社側としては、「この病気だからこの対応」と決め打ちするのではなく、産業医の意見を踏まえながら、実際の業務との適合性を見ていくことが重要です。
就業制限の基準はどう決まるのか

企業担当者が特に気になるのが、「結局、何を基準に就業制限が決まるのか」という点です。ここに明確な全国一律ルールがあると考えたくなりますが、実際にはそう単純ではありません。基準は、病名だけではなく、健康状態と業務の組み合わせで決まります。
病名だけで一律に決まるわけではない
就業制限は、病名だけで一律に決まるものではありません。
メンタル不調でも同じです。診断名だけでは、現在の就業適性を十分に判断できません。集中力の低下がどの程度あるのか、対人ストレスにどれだけ耐えられるのか、勤務を継続することで悪化の恐れがあるのかなど、状態像を見る必要があります。
そのため、就業制限の基準を考えるときは、病名よりも「今の健康状態が、今の仕事にどう影響するか」を見る視点が重要になります。
業務内容・作業環境・勤務形態を踏まえて判断する
就業制限を考える際には、業務内容が非常に重要です。
たとえば、深夜勤務、高所作業、重量物の取り扱い、車両運転、交代勤務などは、健康状態との相性を慎重に見る必要があります。また、出張の多さ、拘束時間の長さ、業務の緊張度なども影響します。
つまり、就業制限の判断は、医学的な情報だけで完結しません。業務実態を理解したうえで、何がリスクで、どこを調整すればよいのかを検討する必要があります。ここに産業医の役割があります。
重症度・治療状況・経過を含めて総合的に見る
就業制限の判断では、症状の重さだけでなく、治療の状況や経過も重要です。治療を受けていて安定しているのか、未受診なのか、再発の可能性が高いのかによって、対応は変わります。
たとえば、以前は状態が悪かったとしても、現在は治療により安定していれば、就業制限が不要な場合もあります。逆に、数値はそこまで悪くなくても、放置されていてリスクが高いケースもあります。
このように、就業制限は単発の数値や診断名だけで決まるものではなく、現在の状態、今後の見通し、業務との関係を含めた総合判断になります。
就業制限に強制力はあるのか
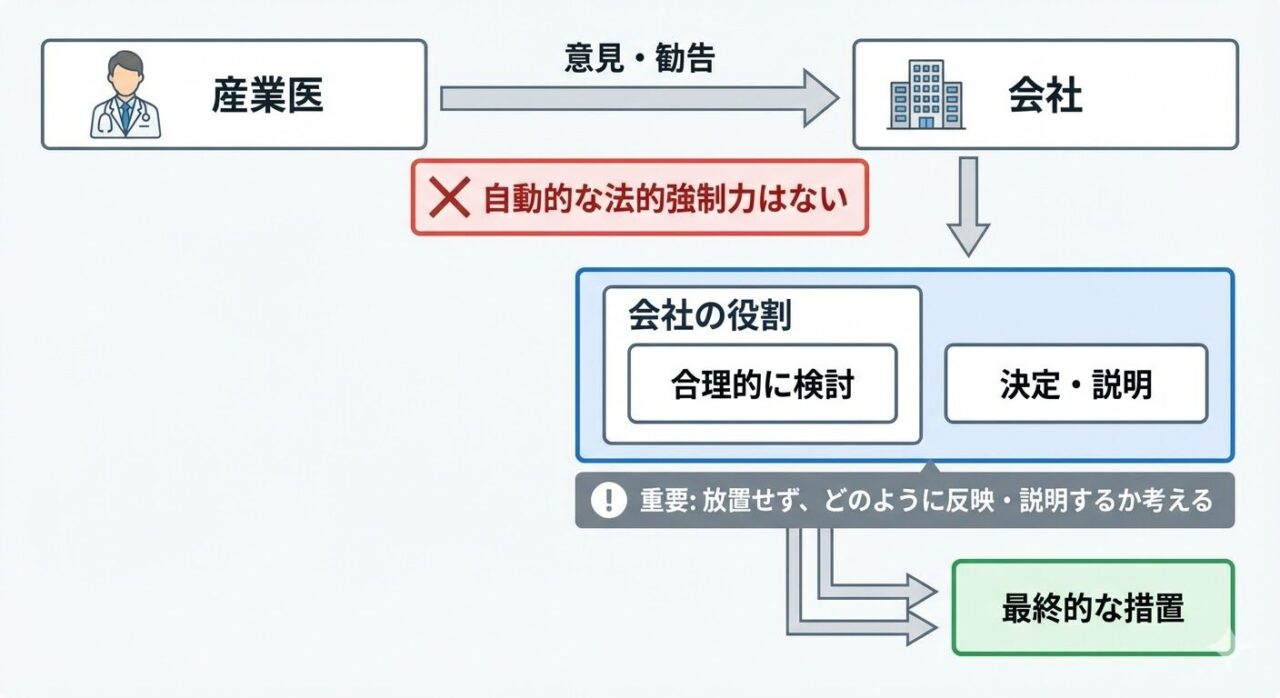
「産業医が就業制限と言ったら、会社は必ずその通りにしないといけないのか」という疑問は非常によくあります。結論からいうと、産業医意見そのものに機械的な強制力があるわけではありません。ただし、軽く扱ってよいという意味でもありません。
産業医の意見そのものに法的強制力があるわけではない
産業医は、面談や健診結果などを踏まえて、会社に対して医学的な意見を述べます。しかし、実際にどのような就業上の措置を取るかを決めるのは会社です。産業医の意見がそのまま自動的に会社を拘束するわけではありません。
この点だけを切り取ると「従わなくてもよい」と受け取られがちですが、それは正確ではありません。
大切なのは、「強制力があるかどうか」だけで考えるのではなく、「会社としてどう反映し、どう説明できるか」を考えることです。
会社には安全配慮義務がある
会社には、従業員が安全かつ健康に働けるよう配慮する義務があります。そのため、健康上のリスクが示されているにもかかわらず、何の対策も取らずに働かせ続けることは問題になりえます。
産業医の意見は、その安全配慮義務を果たすうえで重要な判断材料です。会社は、意見内容を確認し、業務内容や現場事情も踏まえて、どのような措置が適切かを検討する必要があります。
仮に産業医意見と異なる対応を取るとしても、その理由や検討過程が合理的でなければなりません。
実務では「従うかどうか」ではなく「どう反映するか」が重要
実務で重要なのは、「産業医意見に従うかどうか」という二択ではありません。意見をどのように業務に落とし込み、現場で実行できる形にするかが本質です。
このとき、本人への説明、上司との調整、実施期間の設定、再評価のタイミングなどもあわせて考えることで、初めて実効性のある就業制限になります。

就業制限とドクターストップ・診断書の違い
企業現場では、「ドクターストップと言われた」「診断書に働けないと書いてある」といった言い方がよく出てきます。ただし、これらはすべて同じ意味ではありません。実務で混乱しないためには、言葉の整理が必要です。
ドクターストップは正式な制度用語ではない
ドクターストップという言葉は一般的にはよく使われますが、産業保健実務上の正式な制度用語ではありません。
そのため、会社として対応を考えるときは、「ドクターストップだからこうする」と表面的に受け取るのではなく、具体的に何が難しいのか、どの程度の制限が必要なのかを整理する必要があります。
主治医の診断書と産業医意見は役割が違う
主治医は治療の立場から診断や加療を行います。そのため、主治医の診断書は、病状や治療上の必要性に重点が置かれます。一方、産業医は、職場の業務内容や作業環境も踏まえて、就業適性や必要な配慮を判断する立場です。
どちらが正しい、どちらが上という話ではなく、見ている視点が異なります。主治医の診断書には職場の具体的な業務内容が十分に反映されていないこともあり、産業医がそのギャップを埋める役割を果たします。
会社は、この役割の違いを理解したうえで、必要に応じて産業医に相談し、就業上の措置として整理する必要があります。
会社がそのまま鵜呑みにせず整理すべき理由
主治医の診断書や本人からの申告をそのまま運用に当てはめると、現場で混乱が起こることがあります。たとえば、「軽作業のみ可」と書かれていても、実際にその職場で何が軽作業にあたるのかは職場ごとに異なります。
また、本人が「もう大丈夫です」と言っても、業務上の安全面からみてまだ慎重な配慮が必要なこともあります。逆に、過度に制限しすぎると、本人の就労機会を不必要に狭めることにもつながります。
だからこそ、会社は、主治医意見、産業医意見、業務実態の三つをつないで考える必要があります。ここを丁寧に行うことが、適切な就業制限の運用につながります。

会社が就業制限の意見を受けたときの対応

産業医から就業制限の意見が出たあと、会社が何をすべきかが現場では最も重要です。ここが曖昧だと、結局何も変わらず、本人にも現場にも負担が残ります。大切なのは、意見を受け取って終わりにしないことです。
まず確認すべき情報を整理する
最初に確認すべきなのは、何をどの程度制限する必要があるのかです。時間外労働の制限なのか、夜勤の免除なのか、危険作業の回避なのか、あるいは一定期間の休養が必要なのかを明確にします。
また、その制限がどのくらいの期間を想定しているのか、再評価の時期はいつか、追加で主治医情報が必要かどうかも確認したいポイントです。曖昧なまま現場に伝えると、運用がぶれやすくなります。
就業上の措置を具体的に検討する
就業制限の意見を受けたら、会社はそれを具体的な運用に落とし込む必要があります。代表的な措置としては、時間外労働の制限、深夜業の免除、危険業務の除外、配置転換、業務量調整などがあります。
重要なのは、現場で実行できる形にすることです。たとえば「負担を減らす」だけでは抽象的すぎます。「残業は禁止」「夜勤は外す」「月内は運転業務を免除する」といった形で、誰が見てもわかる状態にする必要があります。
また、本人の意向だけでなく、業務上の必要性やチーム全体への影響も踏まえながら、現実的な調整を考えることが求められます。
本人説明・社内共有・記録を丁寧に行う
就業制限は本人にとって大きな影響があるため、説明を丁寧に行うことが大切です。なぜその措置が必要なのか、どの期間を想定しているのか、再評価はどうするのかを明確に伝えることで、納得感が得られやすくなります。
また、社内共有の範囲にも注意が必要です。上司や人事には業務運用上必要な情報を共有しつつ、健康情報そのものの取り扱いは必要最小限にとどめる配慮が求められます。
さらに、判断過程と実施内容は記録として残しておくべきです。後から見直すときにも役立ちますし、安全配慮義務を果たした経過を示す意味でも重要です。

よくあるケース別の考え方
就業制限は抽象的な概念だけでは理解しにくいため、ケース別に考えるとイメージしやすくなります。ここではよくある場面を簡単に整理します。詳細は個別の記事で深掘りするとよい部分です。
高血圧や生活習慣病で就業制限を考える場合
高血圧や糖尿病などの生活習慣病では、数値だけでなく、症状の有無、コントロール状況、合併症の有無、業務内容との関係を見る必要があります。
たとえば、夜勤や長時間労働が血圧管理を難しくしている場合や、運転業務や危険作業と急変リスクの相性が悪い場合には、一定の制限が検討されます。一方で、数値異常があっても、適切に治療され安定していれば、直ちに大きな制限が必要とは限りません。
重要なのは、生活習慣病だから一律に制限するのではなく、就労リスクを具体的にみることです。

メンタル不調で就業制限を考える場合
メンタル不調では、病名よりも現在の状態を重視することが重要です。集中力や判断力の低下があるか、対人調整がどの程度可能か、刺激の強い業務に耐えられるかなどを見ていきます。
特に、過重な責任業務、クレーム対応、対人ストレスの強い仕事、長時間労働は悪化要因になりやすく、業務内容の調整が必要になることがあります。
また、復職後の場面では、段階的に業務負荷を上げていくことが大切です。就業制限は、復職支援の中でも重要な役割を持ちます。
過重労働・疲労蓄積時に就業制限を考える場合
長時間労働や疲労蓄積が強い場合には、一時的な就業制限が必要になることがあります。典型的には、時間外労働の制限、休日確保、深夜業の回避、出張の見直しなどが挙げられます。
この場面では、本人が「まだ頑張れます」と言っていても、客観的にはリスクが高いことがあります。会社としては、本人の意欲だけで判断せず、疲労の蓄積が健康や安全に与える影響を踏まえる必要があります。
就業制限は、本人の能力を否定するものではなく、一定期間リスクを下げるための措置として考えることが大切です。

主治医と産業医の意見が違うときはどう考えるか
実務で特に悩ましいのが、主治医と産業医の意見が一致しないケースです。主治医は就労可と言っているのに産業医は制限が必要と判断する、あるいはその逆もあります。このようなときは、どちらが正しいかを単純に決めるのではなく、役割の違いから整理する必要があります。
主治医と産業医では見ているものが違う
一方で、産業医は、具体的な業務内容や職場環境まで含めて就業適性を見ます。
たとえば、一般的には働ける状態でも、その職場の危険作業や深夜勤務には適さないと判断することがあります。
この違いを理解しておかないと、意見の不一致を「どちらかが間違っている」と捉えてしまいがちです。
会社が独断でどちらかを選ぶべきではない
主治医意見と産業医意見が異なる場合、会社が都合のよい方だけを採用するのは避けるべきです。まずは、どの点で認識が違っているのかを整理し、必要に応じて追加情報を確認することが大切です。
たとえば、主治医には職場の具体的な業務内容が十分に伝わっていないこともあります。その場合、業務内容を整理したうえで意見を取り直すことが有効なこともあります。
意見の違いが出たときほど記録と説明が重要になる
意見が一致しない場面では、判断の根拠を丁寧に残すことが重要です。なぜその措置を取ったのか、どの情報を踏まえたのか、本人にはどう説明したのかを記録に残しておくことで、後からの見直しもしやすくなります。
就業制限は人事処分ではなく、安全に働くための措置であるという位置づけを共有することが、納得感につながります。
就業制限で迷ったときに確認したいポイント
就業制限は一見難しく感じますが、迷ったときに確認すべき軸を持っておくと整理しやすくなります。結局のところ、何を守るための措置なのか、どの業務が問題なのか、どう運用するのかを明確にすることが重要です。
誰の安全を守るための措置かを明確にする
まず確認したいのは、その就業制限が何を守るためのものかという点です。本人の健康悪化防止なのか、通勤や作業中の事故防止なのか、周囲の安全確保なのかによって、必要な措置の内容は変わります。
ここが曖昧だと、制限の目的が見えず、現場でも「なぜその対応が必要なのか」が伝わりにくくなります。
目的が明確になると、何を制限し、何は維持できるのかが考えやすくなります。
健康状態と業務内容の関係を具体化する
次に大切なのは、健康状態と業務内容のつながりを具体化することです。単に「体調が悪いから配慮」ではなく、どの症状が、どの業務に、どのようなリスクをもたらすのかを整理します。
たとえば、眠気が強いなら運転業務が問題かもしれませんし、集中力低下があるなら確認ミスが重大事故につながる業務は慎重に考える必要があります。
ここを具体化できると、就業制限が必要以上に広がることも防げます。
単発対応で終わらせず、運用体制まで見直す
就業制限は、一回の面談や一枚の意見書で完結するものではありません。継続的な見直し、記録管理、社内共有のルールが整っていないと、運用が属人化しやすくなります。
担当者が変わるたびに経緯がわからなくなったり、前回の制限内容が引き継がれていなかったりすると、適切な対応が難しくなります。
そのため、就業制限を個別案件として見るだけでなく、産業保健の運用体制全体の課題として捉える視点も大切です。
産業医体制や就業判定の運用で悩んだときは
就業制限は、産業医が意見書を書けば終わるものではありません。むしろ、その後の社内運用、情報整理、共有体制の方が難しいことも少なくありません。ここが弱いと、せっかくの意見も現場で活かされにくくなります。
就業制限は意見書を出して終わりではない
実務では、意見書の内容をどう現場に落とし込むかが重要です。制限内容が曖昧なままでは、上司も人事も運用しにくく、結局元の働き方に戻ってしまうこともあります。
また、一定期間後の再評価や、症状改善時の見直しまで含めて考えないと、必要以上に制限が長引くこともあります。
情報共有や記録管理が属人化しやすい
産業保健の現場では、面談記録、意見書、主治医情報、過去の経緯などがバラバラに管理されていることが少なくありません。担当者しか全体像がわからない状態になると、引き継ぎや再判断が難しくなります。
また、共有すべき情報と秘匿すべき情報の整理が不十分だと、必要な人に必要な情報が届かず、逆に不要な健康情報まで広がってしまうリスクもあります。

サンポチャートが支援できること
サンポチャートでは、産業医選任や実務運用の見直し、就業判定や休復職対応の相談、衛生委員会や職場巡視を含む産業保健体制づくりを支援しています。
また、産業医意見や面談記録を出して終わりにするのではなく、現場で実行できる形に整理し、継続的に運用できる状態を目指す支援も重要だと考えています。
必要に応じて、情報整理や共有を支える仕組みとして、独自システムのデジタル活用も含めたご相談が可能です。
まとめ
産業医の就業制限は、従業員の健康状態と業務内容を踏まえて、安全に働ける範囲を調整するための重要な考え方です。病名だけで一律に決まるものではなく、業務内容、作業環境、症状の程度、治療状況などを踏まえた個別判断が必要になります。
また、産業医意見そのものに単純な強制力があるわけではありませんが、会社には安全配慮義務があり、意見を踏まえて合理的に検討し、必要な措置を取ることが求められます。実務では、「従うかどうか」ではなく、「どう現場で反映するか」が重要です。
主治医意見やドクターストップという言葉と混同せず、役割の違いを整理したうえで、本人説明、社内共有、記録管理まで含めて運用していくことが大切です。就業制限で迷ったときは、単発の判断として終わらせず、産業保健体制全体の見直しのきっかけとして捉える視点も役立ちます。









